Ruokasotaa ja anarkiaa osa 3
Diet Heart-hypoteesin jälkeinen ravitsemuspolitiikka hukutti kuluttajat kelvottomaan teolliseen mönjään ja väitti monityydyttämätöntä hydrattua mönjää sydänterveyttä edistäväksi rasvaksi. Kovat tyydyttyneet rasvat voivat olla mainettaan parempia.
Ruokasotaa ja anarkiaa osa 3 jatkaa ravinnosta räksytyttämistä, annettujen tosiasioiden kyseenalaistamista ja ravitsemussuositusten solvaamista. Suhtaudun ravintoon aiheellisen asenteellisesti.
Tiesitkö, että
- Ranskassa syödään enemmän tyydyttyneitä rasvoja, kuin missään muussa Euroopan maassa, mutta ranskalaisilla esiintyy vähiten sydäntauteja Euroopassa.
- Ranskalaisten jälkeen sveitsiläiset syövät toiseksi eniten tyydyttyneitä rasvoja. Vastaavasti sveitsiläisten sydäntautikuolleisuus on toiseksi matalin Euroopassa.
- Euroopan maissa, joissa syödään eniten tyydyttyneitä rasvoja, sydäntautien ja sydäntautikuolleisuuden esiintyvyys on alhaisinta.
- Vähiten tyydyttyneitä rasvoja ja eniten monityydyttämättömiä rasvoja kuluttavissa maissa, kuten Georgiassa ja Moldovassa, sydäntautikuolleisuus on yleisintä Euroopassa.
Edelliset tilastolliset tosiasiat eivät todista, että tyydyttyneet ravat olisivat terveellisiä. Tällaiset tilastot ovat ns. ekologista dataa, johon voi vaikuttaa sadat tai tuhannet tunnistetut ja tunnistamattomat muuttujat. Näistä ei saa vetää hätiköityjä johtopäätöksiä. Havainnot julkaisi British Journal of Nutrition.
Ne ovat kuitenkin tosiasioita, jotka osoittavat, että ravintosuositusten ja todellisuuden välillä on kiusallinen ristiriita.
Miksi niissä maissa, joissa syödään eniten tyydyttyneitä rasvoja, sydäntautikuolleisuus on vähäistä, kun niissä maissa, joissa syödään eniten pehmeitä ja terveellisiä monityydyttämättömiä kasvirasvoja, sydäntautikuolleisuus on Euroopan korkeinta. Se on hämmentävää.
Tällaiset tosiasiat eivät mahdu ravitsemussuosituksiin. Mikä tällaisen selittäisi?
Aikahyppy
1950-luvulla amerikkalainen tutkija, Ancel Keys päätyi hypoteesiin, jonka mukaan kolesteroli ja tyydyttyneet eläinrasvat selittävät valtimonkovettumatautia.
Ensin tieteellinen yhteisö huvittui Keysin absurdeista väitteistä, mutta seitsemän maan tutkimus sai joidenkin tutkijoiden silmät avautumaan. Entä jos Keys on oikeassa?
Sydäntautikuolleisuus oli lisääntynyt Yhdysvalloissa kiihtyvästi 1900-luvun alusta alkaen, mutta syytä ilmiölle ei tunnettu. Sydänkohtauksia oli ilmassa, kortisolia veressä ja paniikin hajua kongressin käytävillä. Jotain pitäisi kai tehdä!
Jo 1950-luvulla saatiin osviittaa siitä, että runsas sokereiden saanti assosioituu sydän- ja verisuonitautien lisäksi moniin syöpiin. Tämä havahdutti sokeriteollisuuden johtajat. Sugar Research Foundation ei piitannut tutkimuksista tai terveydestä, mutta sokeriteollisuuden voitot piti turvata ja maksimoida. Business as usual!
Poliittinen ilmasto muuttui eläinrasvojen vastaiseksi 1960- ja 1970-luvuilla. Yleiseen mielialaan vaikuttivat sokeriteollisuuden aggressiivinen lobbaus Washingtonissa ja ja tyydyttyneitä rasvoja mustamaalaava tutkimus, jonka Sugar Research Foundation rahoitti.
Ancel Keysin teoria vaikutti hyväksyttävältä ja se sai taakseen vaikutusvaltaisia tukijoita ja tutkijoita.
Keys tarjosi yksinkertaisen ratkaisun: jos eläinrasvat ja kolesteroli aiheuttavat sydän- ja verisuonitauteja, eläinrasvojen ja kolesterolin kulutuksen vähentäminen väestötasolla laskee sydän- ja verisuonitautien esiintyvyyttä väestötasolla. Ihmisiä pitäisi kehottaa välttämään rasvaa ja erityisesti kovia eläinrasvoja.
Sugar Daddy Cool
Tyydyttyneiden rasvojen haittoja korostava näkemys sopi mainiosti Mark Hegstedille, joka oli kansallisten ravitsemussuositusten laatimisen aikaan (1977) Yhdysvaltojen maatalousministeriön ravitsemusasioista vastaava johtaja.
Kymmenen vuotta aikaisemmin Hegsted toimi tutkijana Harvardissa. Hän oli yksi niistä kolmesta tutkijasta, jotka Sugar Research Foundation (Sugar Association) palkkasi nykyrahassa 49 000 dollarin korvausta vastaan kirjoittamaan sokereiden haittoja vähättelevän ja eläinrasvojen haittoja liioittelevan tutkimuksen sokeriteollisuuden kokoaman aineiston pohjalta. Maatalousministeriön kansalaisille laatimat yleiset ravitsemussuositukset olivat Hegstedin vastuulla. Lue tästä.
Suositusten läpimeno Yhdysvalloissa perustui enemmänkin aggressiiviseen lobbaukseen ja politiikkaan kuin tieteesen ja terveyteen.
Kansikuvapoika ja ravitsemustieteen supertähti
Keys oli ravitsemustieteen kansikuvapoika ja aikalaisten palvoma komea ja karismaattinen supertiedemies. Seitsemän maan tutkimuksessa seurattiin kahdenkymmenenkahden maan rasvalla lotraamista, mutta vain ne seitsemän maata, joissa lotrattiin paljon tyydyttyneillä rasvoilla ja kuoltiin riittävän usein sydäntauteihin, täyttivät Keysin vaatimukset tyydyttyneiden rasvojen vaaroista. Tällaista tutkimusmetodia kutsutaan ”kirsikoiden poimimiseksi” (cherry picking).
Keys poimi tutkimusaineistosta vain alkuperäistä hypoteesiaan tukevat tulokset (kirsikat) ja sivuutti tulokset, jotka olivat ristiriidassa hypoteesin kanssa. Näin lopullisessa tutkimuksessa tutkimusaineistosta hylättiin yli puolet. Jos koko Keysin tutkimusaineisto analysoidaan, tutkimuksen johtopäätökset muuttuvat.
Tarkemmin analysoituna Keysin aineisto osoittaa, että sydäntautien ja sokerin korrelaatio on vahvempi kuin sydäntautien ja tyydyttyneiden rasvojen korrelaatio, mutta sellainen mahdollisuus ei sopinut Keysin todellisuuteen. Se hylättiin.
Keysin alkuperäinen data sisältää mielenkiintoisia havaintoja. Tyydyttyneiden rasvojen saanti Ranskassa oli samalla tasolla tai korkeampi kuin Suomessa, mutta sydäntautikuolleisuuden esiintyvyys oli Ranskassa hyvin alhainen. Tämä ilmiö tunnetaan ranskalaisena paradoksina.
Ranska on mielenkiintoinen kuriositeetti muutenkin. Runsaasta tyydyttyneiden rasvojen kulutuksesta huolimatta simerkiksi ärtyvän suolen oireyhtymä, närästys ja sydäntaudit ovat selvästi harvinaisempia Ranskassa, kuin Suomessa ja Yhdysvalloissa.
Myös muissa pohjoismaissa tyydyttyneitä rasvoja syötiin enemmän kuin Suomessa, mutta sydäntautien esiintyvyys ja sydäntautikuolleisuus oli Suomeen verrattuna vähäistä. Kuinka se voi olla mahdollista, jos tyydyttyneet rasvat aiheuttavat sydäntauteja?

Rasvateorian kritiikki
Rasvan ja erityisesti tyydyttyneiden rasvojen saannin vähentämistä suosittava diet-heart-hypoteesi on ollut ankaran kiistelyn kohteena vuosikymmenten ajan.
Vähärasvainen ja runsaasti hiilihydraatteja sisältävä ruokavalio, jollaista Yhdysvaltojen kansalliset terveysjärjestöt (NCEP, NIH ja AHA) ovat suositelleet vuoden 1984 LCR-CPPP:n (Lipid Research Clinics-Primary Prevention Program) ja Yhdysvaltojen maatalousministeriön 1977 julkaisemien ravintosuositusten jälkeen, saattoi hyvinkin osaltaan vaikuttaa nykyisten elintapasairauksien nopeaan yleistymiseen.
Aikuistyypin diabetes, lihavuus, metabolinen oireyhtymä ja erilaiset suolistosairaudet lähtivät laukalle 1980-luvun alussa. Miksi? Voisiko liika sokerinsaanti selittää elämäntapasairauksien epidemiaa?
Sydäntautien esiintyvyys ja sydäntautikuolleisuus ovat hieman laskeneet. Lasku voidaan selittää esimerkiksi tupakoinnin ja ilmansaasteiden vähenemisellä, vähäisemmällä altistumisella terveydelle haitallisille kemikaaleille sekä paremmilla lääkkeillä ja tehokkaammilla hoitomuodoilla.
Sydäntautikuolleisuuden lasku selitetään nimenomaasn tyydyttyneiden rasvojen käytön vähenemisen seurauksena ja sillä perustellaan yhä tyydyttyneiden rasvojen välttämiseen kehottavia toimia.
Esimerkiksi Pekka Puskan mukaan Pohjois-Karjala-projekti pelasti neljännesmiljoona suomalaista. Se on roskaa, sillä sydäntaudit olivat kääntyneet laskuun jo ennen Pohjois-Karjala-projektia, ja laskivat nopeammin Länsi-Suomessa, joka ei ollut interventiotutkimuksen piirissä!
Tyydyttyneiden rasvojen ja hiilihydraatteja rajoittavien ruokavalioiden haittoja korostavaa narratiivia ruokitaan jatkuvasti uusilla absurdeilla valheilla: insuliiniresistenssi ja aikuistyypin diabetes ovat viimeisimpien mielikuvituksellisten satujen mukaan seurausta tyydyttyneistä rasvoista ja – Herra tietää – karppaamisesta.
Tyydyttyneiden rasvojen tuotanto, käyttö ja myynti ovat laskeneet tasaisesti 1980-luvulta alkaen. Samaan aikaan monityydyttämättömien kasvirasvojen ja hiilihydraattien kulutus on lisääntynyt. Vaikka runsasenergisten rasvojen saanti kääntyi 1980-luvulla laskuun, amerikkalaisten kaloreiden saanti lisääntyi huomattavasti.

Kaloreiden saannin kasvu USA:ssa
Ketogeenistä ruokavaliota noudattavia on kourallinen maailman ihmisistä, mutta diabetesta sairastaa jo lähes 10 % maailman väestöstä, ja suurin osa diabetesta sairastavista ei karpannut sairastuessaan. Väite siitä, että ketogeeninen ruokavalio lisäisi insuliiniresistenssin ja diabeteksen riskiä esiteltiin taannottain erään iltapäivälehden terveyssivuilla. Se on epätieteellistä roskaa.
Tällaisen epätieteellisen roskan mukaan kaikki karppaaminen on saatanasta.
Ketoilusta maalataan käsittämättömiä kauhukuvia. Syy voi olla se, että ketoilu uhkaa perinteisten ravitsemussuositusten legitimiteettiä. Ketoilu on anarkismia, jossa valistuneet yksilöt uskaltavat kyseenalaistaa norsunluutorneissa elävien viranomaisten antamien ohjeiden legitimiteettiä.
Maailmassa jo yli 10 000 lääkäriä hoitaa lihavuutta ja aikuistyypin diabetesta ketogeenisellä ruokavaliolla. Pelkästään Kanadassa on yli 4000 naistentautien lääkäriä, jotka suosittelevat potilailleen vähän hiilihydraatteja ja runsaasti rasvaa sisältävää ruokavaliota. Jatkuvasti kasvava evidenssi tukee tätä lähestymistapaa. Valitettavasti vakiintuneet paradigmat kumoutuvat hitaasti.
Ketogeenisen ruokavalion terveyshyötyjä osoittavia kontrolloituja satunnaistettuja tutkimuksia julkaistaan kiihtyvällä tahdilla, mutta ne tunnetaan yhä valitettavan huonosti.
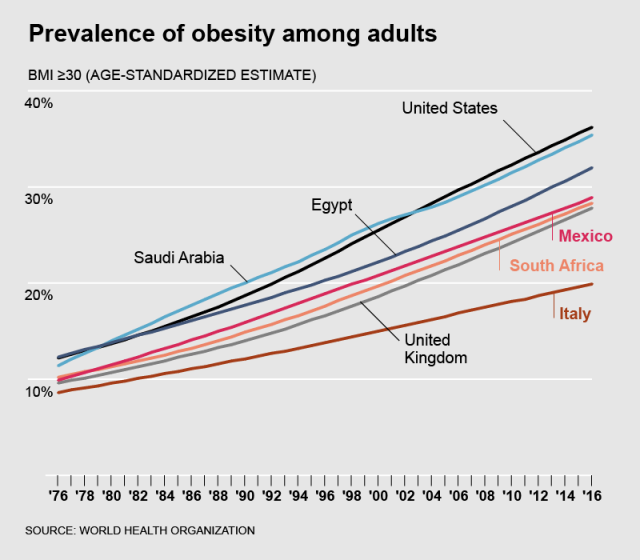
Surulliset tilastot
Maailman terveysjärjestön (WHO) raportin mukaan lihavien määrä on kolminkertaistunut vuoden 1975 jälkeen. Jopa 39 % kaikista aikuisista (n.1,9 miljardia) oli ylipainoisia 2016. Ylipainoisista lihavia oli yli 650 miljoonaa. 340 miljoonaa lasta ja nuorta (5-19) ja 38 miljoonaa alle 5-vuotiasta oli ylipainoisia tai lihavia vuoden 2016 raportin mukaan.
Lihavuus tappaa enemmän ihmisiä kuin nälkä
Diabetesta sairastavien määrä on kasvanut 108 miljoonasta (1980) 422 miljoonaan (2014). Taudin esiintyvyys lähes tuplaantui 4,7 % > 8,5 %. Vuosien 2000 ja 2016 kuolleisuus diabetekseen kasvoi 5 %.
Diabetes aiheuttaa mm. sokeutta, munuaissairauksia ja sydän- ja verisuonitauteja. Vuonna 2016 diabetes oli globaalisti seitsemänneksi yleisin kuolinsyy.
Insuliiniresistenssin tunnistanut tri Joseph Kraft uskoi, että lähes kaikki sydän- ja verisuonitaudit johtuvat diagnosoidusta tai diagnosoimattomasta diabeteksesta.
Sydän- ja verisuonitaudit ovat ”terveelliseen” mönjään siirtymisestä huolimatta yhä maailmanlaajuisesti yleisin kuolinsyy.
Sydäntautikuolleisuus on hitaasti laskenut, mutta lasku voidaan selittää mm. tupakoinnin vähenemisellä, aiempaa paremmilla lääkkeillä ja hoitojen kehittymisellä.
Diabeetikoista suurin osa sairastuu ja kuolee sydän- ja verisuonitauteihin
Ehkä Kraft oli oikeassa? Aikuistyypin diabetes voi olla paljon laajempi ongelma kuin halutaan tunnustaa.
Diabetes ei ole vain kansanterveydellinen ongelma, vaikka se on todennäköisesti tärkein sydän- ja verisuonitaudeille altistava riskitekijä. Aikuistyypin diabetes on myös kansantaloudellinen ongelma, jonka kustannukset syövät leijonanosan terveydenhoitomenoista ja -resursseista.
Kraft on purkanut pitkän lääkärinuransa aikana hyperinsulinemiaa ja osoittanut kuinka jatkuvasti koholla oleva insuliini (hyperinsulinemia) altistaa sydän- ja verisuonitaudeille. Tämä ei voi olla yllätys, kun tiedetään, että diabetes vahingoittaa verisuonia ja on yleisin syy verenkiertohäiriöistä johtuville raajojen amputaatioille. Jatkuvasti korkea verensokeri ja insuliini vahingoittavat verisuonia ja elimiä.
Vähärasvaisia ravintosuosituksia ei voi perustella ohjeilla, jotka nojaavat auttamattomasti vanhentuneeseen dataan ja epäluotettaviin tutkimuksiin.
Kasvava kliininen näyttö kiistää opit tyydyttyneiden rasvojen haitoista ja monityydyttämättömien rasvojen eduista. Vahvistuva näyttö osoittaa, että paljon parjattu vähän hiilihydraatteja sisältävä ruokavalio on paljon mainettaan parempi. Se on tutkimusten valossa tehokas tapa hoitaa lihavuutta, metabolista oireyhtymää, aikuistyypin diabetesta ja verenpainetautia.
Ketogeeninen ruokavalio vähentää elimistön hiljaista tulehdusta, joka assosioituu lähes kaikkiin nykyisiin sairauksiin. Viimeaikainen näyttö viittaa siihen, että ketogeeninen ruokavalio voi hillitä Covid-19-tautiin liittyvää sytokiinimyrskyä. Lue tästä. Aihetta tutkitaan ja palaan siihen myös Ruokasodassa.
Enemmän monityydyttyneitä rasvoja, enemmän sydäntauteja
Ancel Keysin kokoaman aineiston olisi pitänyt herättää kriittisiä kysymyksiä jo viime vuosisadalla. Hypoteesin heikkouksia ei korjattu. Seitsemn maan tutkimus vahvisti mielikuvaa tyydyttyneiden rasvojen ja kolesterolin haitoista, vaikka tutkimuksesta johdetut päätelmät vuotavat kuin seula. Surullista kyllä, se on ravitsemussuositusten perusta.
Diet-heart-hypoteesi juntattiin ravitsemustieteen perustaksi kirsikoita poimimalla ja tutkimusaineistoa manipuloimalla.
Ranskalainen paradoksi on eurooppalainen paradoksi, joka ei oikeastaan ole paradoksi lainkaan, jos hyväksytään, ettei tyydyttyneet rasvat ole sydäntautien tärkein syy.
Ranskalaiset syövät paljon tyydyttyneitä rasvoja, mutta eivät sairastu tai kuole sydäntauteihin samassa suhteessa kuin vähemmän tyydyttyneitä rasvoja syövät. Kuinka se on mahdollista?
Ehkäpä ranskalaisten sydänterveyden perusta on punaviinin sisältämä resvetratoli?
Tehtyä virhettä on piiloteltu vuosikymmeniä. On helpompi keksiä erilaisia hassuja meriselityksiä ranskalaiselle paradoksille, kuin myöntää, että rasvojen suhteen tehtiin virhe, joka on vaikuttanut negatiivisesti satojen miljoonien ihmisten terveyteen.
Punaviini ehkäisee sydäntauteja ja syöpiä Ranskassa yhtä todennäköisesti kuin Koskenkorva ehkäisee alkoholismia Suomessa. Riittävä määrä kossua poistaa alkoholismin luonnollisen poistuman kautta. Ehkä meidän kaikkien pitäisi juoda enemän punaviiniä tai kossua ja sairastua maksakirroosiin ranskalaisten tapaan.
Resveratroli on tärkeä antioksidantti. Sydänterveydelle hyödylliset vaikutukset edellyttäisivät annostusta, jonka saa 400 viinilasillisesta. Kyllä minä kannatan punaviinin juomista, mutta ei se sydäntäni suojaa, paitsi sydänsuruilta.
On hyväksyttävä mahdollisuus, että tyydyttyneet rasvat eivät ole sydäntautien pääasiallinen syy. Jos sydäntauteja aiheuttaa jokin muu tekijä, silloin ranskalaisen paradoksin ongelma ratkeaa kuin itsestään.
Ongelmaksi jää se, että meitä on viety kuin pässiä narussa viimeiset viisikymmentä vuotta.
Onko ranskalainen paradoksi totta?
Ranskalainen paradoksi on totta, mutta se on eräänlainen tilastollinen illuusio. Laajoja populaatioita käsittelevistä tilastoista voi vetää jännittäviä korrelaatioita. Isojen väestöjen kohdalla vaikuttavia muuttujia on kuitenkin valtavasti. Jonkin havaitun ilmiön ja valitun muuttujan välille on helppoa vetää korrelaatio, mutta syy- ja seuraussuhteen osoittaminen onkin jo vaikeampaa.
Esimerkiksi margariinien kulutus korreloi avioerojen kanssa Mainen osavaltiossa. Suomessa jäätelön kulutus korreloi hukkumistapausten kanssa. Nämä ovat tosiasioita, mutta niiden välillä ei vallitse suoraa syy- ja seuraussuhdetta.
Euroopan maissa, joissa syödään eniten tyydyttyneitä rasvoja, sydäntaudit ja sydäntautikuolleisuus on vähäisintä. Vastaavasti on totta, että sydäntautien esiintyvyys ja sydäntautikuolleisuus on korkeinta maissa, joissa tyydyttyneitä rasvoja syödään vähiten. Kansallisia ja alueellisia muuttujia on paljon, eikä korrelaatiosta voi johtaa kausaliteettia.
Joissain vanhoissa seurantatutkimuksissa tyydyttyneiden rasvojen ja sydäntautien esiintyvyyden välillä on havaittu heikko korrelaatio
Vähemmän tyydyttyneitä rasvoja syöneet ihmiset ovat todennäköisesti noudattaneet muutenkin terveellisempiä elämäntapoja. Terveellisiä elämäntapoja noudattavan ihmisen efekti on hyvin tunnettu ilmiö.
Terveelliset elämäntavat ovat yleisiä muitakin terveellisiä elämäntapojan noudattavassa ihmisryhmässä. Tähän ryhmään kuuluvat liikkuvat enemmän, ovat hoikempia, sairastavat vähemmän diabetesta, tupakoivat vähemmän, juovat vähemmän alkoholia jne.
Sydänterveyttä ylläpitää yleisesti terveellisemmät elintavat. Ihminen, joka välttää tyydyttyneitä rasvoja sen vuoksi, että viranomaiset ovat kehottaneet välttämään epäterveellisiä rasvoja, välttää usein myös muita epäterveellisiksi luokiteltuja elämäntapoja, kuten tupakointia, yletöntä alkoholilla läträämistä, ylimääräistä suolaa tai sokeria jne.
Totuus on ranskalaisen paradoksin ja seurantatutkimusten välillä. Tyydyttyneet rasvat eivät ole sydäntautien merkittävin aiheuttaja. Elämäntapojen kokonaisuus vaikuttaa sairastumisriskiin enemmän, kuin yksittäinen muuttuja, kuten tyydyttynyt rasva.
Ruokavalion ja muiden elämäntapojen lisäksi terveyteen vaikuttaa geeneistä ja ympäristöstä alkaen suuri määrä tunnettuja ja tuntemattomia muuttujia, joiden kontrollointi tutkimuksissa on hankalaa.
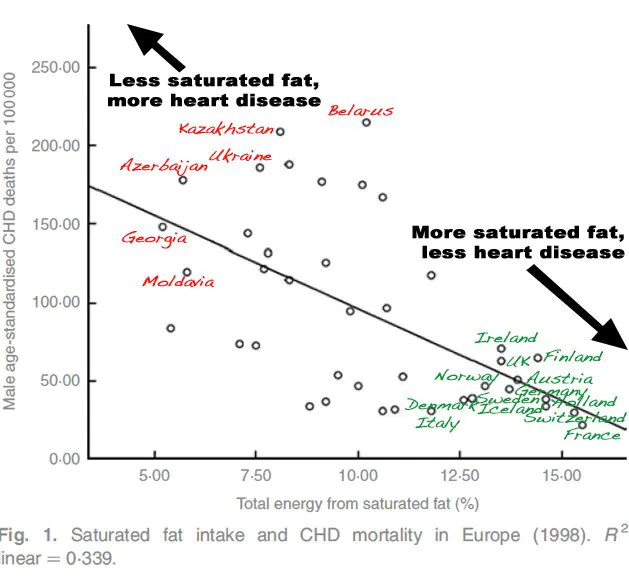
Oheinen kaavio, jonka julkaisi British Journal of Nutrition, perustuu Maailman terveysjärjestön (WHO) ja YK:n elintarvike- ja maatalousjärjestön (FAO) tilastoihin tyydyttyneiden rasvojen keskimääräisestä saannista 41 Euroopan maassa vuonna 1998, sekä ikään mukautetusta riskistä kuolla sydänsairauksiin. Se kertoo sen, mitä kysyin tekstin aluksi.
- Ranskassa syödään enemmän tyydyttyneitä rasvoja, kuin missään muussa Euroopan maassa, mutta ranskalaisilla esiintyy vähiten sydäntauteja Euroopassa.
- Ranskalaisten jälkeen sveitsiläiset syövät toiseksi eniten tyydyttyneitä rasvoja. Vastaavasti sveitsiläisten sydäntautikuolleisuus on toiseksi matalin Euroopassa.
- Euroopan maissa, joissa syödään eniten tyydyttyneitä rasvoja, sydäntautien ja sydäntautikuolleisuuden esiintyvyys on alhaisinta.
- Vähiten tyydyttyneitä rasvoja ja eniten monityydyttämättömiä rasvoja kuluttavissa maissa, kuten Georgiassa ja Moldovassa, sydäntautikuolleisuus on yleisintä Euroopassa.
Vähemmän tyydyttynyttä rasvaa, enemmän sydäntauteja
Euroopassa vähiten tyydyttyneitä rasvoja ja eniten monityydyttämättömiä rasvoja kuluttavissa maissa, kuten Georgiassa ja Moldovassa, sydäntautikuolleisuus on yleisintä.
Tämä ei tietenkään todista, että tyydyttynyt rasva suojaisi sydänsairauksilta.
Tämä havainto nostaa esiin aiheellisen kysyyksen: Jos tyydyttyneiden rasvojen kulutus assosioituu suurempaan sydäntautikuolleisuuteen, kuten viranomaiset väittävät, miksi niissä maissa, joissa tyydyttyneitä rasvoja syödään eniten, sydäntautikuolleisuus on todellisuudessa harvinaisempaa, kuin maissa, jossa tyydyttyneitä rasvoja syödään vähiten?
Ovatko tyydyttyneet rasvat sittenkin haitallisia?
Paleoruokavalion johtava teoreetikko, Loren Cordain arvioi, että varhaisten metsästäjä-keräilijöiden energiansaannista 15 % oli peräisin tyydyttyneistä rasvoista. Jos se on totta, kehomme on hyvin adaptoitunut käyttämään tyydyttyneistä rasvoista saatavaa energiaa.
Ihminen voi Cordainin hypoteesin mukaan syödä yli kaksi kertaa enemmän tyydyttyneitä rasvoja, kuin mitä Yhdysvalloissa suositellaan. Ranskassa ja Sveitsissä ihmisten energiansaannista jo noin 15 % saadaan tyydyttyneistä rasvoista, mikä tukee Cordainin näkemystä.
Onko raskalaisten ja sveitsiläisten parempi sydänterveys vain ilahduttava sattuma, vai voisiko se liittyä tyydyttyneisiin rasvoihin?
Savua ja peilejä
Ravitsemustieteessä käytetään paljon savua ja peilejä. Tilastollisten silmänkääntötemppujen soveltaminen taloudellisten ja poliittisten päämäärien saavuttamiseksi on yleistä.
Joskus iltapäivälehtien ravitsemusta käsittelevät jutut ovat yhtä epätieteellisiä, kuin astrologiset väittämät, joiden mukaan ravuilla on erityinen alttius suolistotaudeille, koska kuun merkeissä syntyneet ravut stressaavat muita tähtimerkkejä enemmän.
Kritiikkiä kovista rasvoista
Rasvojen merkitystä ateroskeloosin patogeneesissä on tutkittu siitä alkaen, kun Anitschkow kidutti kaneja monilla mielikuvituksellisilla menetelmillä. Hänen tutkimuksensa osoittivat, että kolesteroli ja tyydyttyneet rasvat aiheuttavat kanien valtimoissa ateroskleroosiin viittaavia muutoksia.

Kriittinen pilkunnussija voisi kysyä: pitäisikö tämän yllättää? Tyydyttyneet eläinrasvat ja kolesteroli eivät ole kanien luontaista ravintoa. Kanin aineenvaihdunnalta puuttuu keinot hyödyntää eläinrasvoja ja kolesterolia.Ihmisen aineenvaihdunta sen sijaan osaa hyödyntää kovia eläinrasvoja ja kolesterolia.
Seerumin kohonneen kolesterolin ja sepelvaltimotaudin suhde on vuosikymmenten aikana vakiintunut tieteelliseksi paradigmaksi, mutta ruokavalion rooli sepelvaltimotaudin ehkäisyssä ja hoidossa on edelleen epäselvä ja kiistelty aihe.
Mann kirjoitti vuonna 1977: ”Vuosikymmenen jatkunut kiista ruokavalion yhteydestä sydäntauteihin on johtanut kaaokseen”. E.H. Ahrens, Jr., joka oli yksi diet-heart-hypoteesin alullepanijoista, totesi vuonna 1985, että vielä ei ole osoitettu ruokavalion muuttamisen ehkäisevän sepelvaltimotautia.
Ancel Keysin 1950-luvulla tekemät tutkimukset keskittyivät tyydyttyneitä rasvoja sisältäviin ruokavalioihin.
1960-luvulla senaattori George McGovern johti senaatin molempien puolueiden komiteaa, joka yhdessä Yhdysvaltain maatalousministeriön (USDA) kanssa päätyi suosittelemaan Ancel Keysin mallin mukaista ruokavaliota, jossa kovat rasvat korvataan monityydyttämättömillä kasvirasvoilla.
Väestötasolla ravitsemuksen ohjaaminen vähärasvaiseen, ja erityisesti vähän kovia rasvoja sisältävään suuntaan alkoi toden teolla, kun Kansallisen terveysjärjestön (NIH) rahoittamien Lipiditutkimusklinikoiden sepelvaltimotaudin ennaltaehkäisyyn tähtäävä ohjelma (LRC-CPPT) valmistui.
Silmänkääntötemppuja
LRC-CPPT osoitti, että kolestyramiini, jota annettiin koehenkilöille noin seitsemän vuoden ajan, laski seerumin kolesterolia 10% ja sepelvaltimotautikuolleisuutta 24%. Tämä oli tilastollisesti merkittävä tulos.
Absoluuttinen sepelvaltimotaudin väheneminen oli selvästi maltillisempi ja lumelääkettä saavassa ryhmässä tulokset olivat jopa hieman paremmat: sepelvaltimotaudin esiintyvyys laski 2 % lumelääkettä saaneessa, ja 1,6 % kolestyramiinia saaneessa kohortissa.
Tämän tutkimuksen perusteella LRC-CPPT-tutkijat päättelivät kuitenkin, että seerumin kolesterolin laskeminen oli merkittävä tekijä sydäntautien ehkäisyssä ja hoidossa. Tämä päätös vahvistettiin, kun statiinikokeissa seerumin kolesterolia onnistuttiin laskemaan 30% – 35%.
Tämä antoi vahvaa näyttöä siitä, että seerumin kolesterolin laskeminen vaikuttaa positiivisesti sydäntautien ennusteeseen.
Nykyään toisaalta tunnustetaan, että osa statiinien hyödyistä voi johtua mekanismeista, jotka eivät liity rasva-aineenvaihduntaan ja kolesteroliin.
LCR-CPPT oli lääketutkimus. Se ei tutkinut ruokavalion vaikutuksia terveyteen.
LRC-CPPT:n tutkijat, NIH, kansallinen kolesterolikoulutusohjelma (NCEP) ja Amerikan sydänliitto (AHA) tekivät tulosten pohjalta uskoon perustuvan hypoteesin:
Jos seerumin kolesterolin lasku lääkkeillä on tehokas tapa ehkäistä sydäntauteja, silloin ravinnosta saatavan rasvan ja kolesterolin saannin vähentäminen laskee seerumin kolesterolia ja vaikuttaa myönteisesti sydän- ja verisuoniterveyteen.
Tämä oli tutkijoiden valistunut arvaus. Vain arvaus. Päätelmä ei perustunut kliiniseen näyttöön ruokavalion sisältämien rasvojen vaikutuksista sydänterveyteen.
Päätelmää seurasi eräs Yhdysvaltojen laajimmista PR-kampanjoista. Tutkijoiden ja viranomaisten oli vakuutettava ammattilaiset, lääkärit, organisaatiot ja kansalaiset siitä, että ravinnon sisältämän rasvan vähentäminen on tehokkain tapa ehkäistä sydän- ja verisuonitauteja.
Elintarviketeollisuus liittyi terveysjärjestöjen (NIH, NCEP, AHA), maatalousministeriön (USDA) ja lukemattomien lääketieteellisten järjestöjen kanssa edistämään tätä konseptia.
Lyhyessä ajassa marketit täyttyivät sydänterveellisistä vähärasvaisista tuotteista, joissa kovat eläinrasvat oli korvattu pehmeillä monityydyttämättömillä kasvirasvoilla ja sokerilla.

Viesti oli selvä: vähärasvaisten ruokien syöminen on turvallista
Valitettavasti 1980-luvun ihminen ei ymmärtänyt, että vähärasvaisissa tuotteissa rasvat korvattiin sokereilla. Rasvojen saannin väheneminen johti hiilihydraattien saannin kasvuun.
Mozaffarianin vuoden 2010 meta-analyysin eräs avainhuomioista oli, että tyydyttyneiden rasvojen korvaaminen monityydyttämättömillä rasvoilla saattaa pitkällä aikavälillä suojata sydänterveyttä, mutta vastaavaa vaikutusta ei ole, jos tyydyttyneet rasvat korvataan hiilihydraateilla. Ja juuri näin tehtiin iloisella 1980-luvulla.
Valitettavasti tämä ei ollut ainoa ongelma. Prosessoitujen öljyjen, margariinien ja lähes kaikkien rasvaa sisältävien elintarvikkeiden mukana tuli transrasvoja, jotka ihan aikuisten oikeasti ovat helvetin haitallisia terveydelle.

”I hope that when you have read this book I shall have convinced you that sugar is really dangerous.” – John Yudkin (Pure, White and Deadly)
Lääketieteellisestä kirjallisuudesta löytyi varoituksia, mutta ne jätettiin suurelta osin huomiotta. John Yudkin kamppaili 1970-luvulla Keysin hypoteesia vastaan ja varoitti sokereiden vaaroista mm. kirjassa Pure, White and Deadly (1972). Yudkin oli oikeassa ja hänen pelkonsa toteutuivat valitettavan tarkasti. Yudkinin varoitukset kaikuivat kuitenkin kuuroille korville.
Rosenman totesi laaja-alaisessa katsauksessa, että ruokavalio ei juurikaan vaikuta seerumin kolesteroliin. Hän mainitsi myös ristiriitaiset uskomukset ruokavalion kausaalisesta roolista sydäntautien patogeneesissä.
”Hu et al.wrote that replacing saturated and trans-unsaturated fats with unhydrogenated mono-unsaturated and poly-unsaturated fats was more effective in preventing CAD in women than in reducing overall fat intake. They noted that low-fat–high-carbohydrate (LF-HCarb) diets were widely recommended to reduce the risk of CAD by reducing low-density lipoprotein (LDL) by limiting dietary fat. However, because of its high-Carb content, LF-HCarb diets also decrease high-density lipoprotein (HDL) and increase triglycerides, well-established independent risk factors for coronary disease.”
Yancey et al. kirjoitti: ”Tiedot parhaasta ruokavaliosta sydäntautien ehkäisemiseksi ovat puutteellisia, epätieteellisiä ja usein ristiriitaisia.”
Elämäntapoihin liittyvät epidemiat (lihavuus, tyypin II diabetes ja metabolinen oireyhtymä) ovat vähän rasvaa ja runsaasti hiilihydraatteja sisältävän LFHC-ruokavalion väistämätön seuraus.
Yudkin varoitteli tämänkaltaisesta kehityksestä jo 1970-luvulla. Monista varoituksista, kliinisestä näytöstä ja lihavuus- yms. epidemioista piittaamatta lääketieteelliset organisaatiot ja viranomaiset jatkavat aggressiivista kampanjaa vähärasvaisen elämäntavan edistämiseksi.
Välillä minusta tuntuu siltä, kuin järkevät ihmiset olisivat itsesuggestion avulla hypnotisoineet itsensä uskomaan täysin absurdeja väitteitä.
Covid-19 pandemian rinnalla yhteiskunnan rajallisia resursseja syövät lihavuuteen, aikuistyypin diabetekseen, suolistosairauksiin ja kardiometabolisiin sairauksiin liittyvät pandemiat. Niiden taloudellista rasitetta yhteiskunnille voi vain arvailla.
Yhdysvalloissa lähestytään tilannetta, jossa kaikilla kuolevilla on diabetes. Tämä ei tarkoita, että kaikki kuolevat diabetekseen, mutta se kertoo kuinka nopeasti tauti on yleistynyt. Se kertoo, että pian kaikki amerikkalaiset sairastuvat diabetekseen. Se on aivan sairasta!
Samaan aikaan Yhdysvalloissa tiedostetaan, että lihavuuden ja diabeteksen hoitoon ei pian riitä resursseja.
Ei siis ole lainkaan yllättävää, että miljoonat lihavuuden ja kardiometabolisten sairauksien kanssa kamppailevat ihmiset ovat löytäneet avun ketogeenisistä ruokavalioista, jotka kääntävät viralliset suositukset ylösalaisin ja nurinkurin. Jatkan tätä anarkistista ruokasotaa pian. Siihen asti hyvää syksyä. Pysykää terveinä!
https://www.researchgate.net/publication/322861096_The_Diet-Heart_Hypothesis_Changing_Perspectives
https://www.sciencedirect.com/science/article/pii/S0735109703016310
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2950931/
https://www.nutritioncoalition.us/there-is-concern-about-the-dietary-guidelines







 Lihavuuden yleistyminen
Lihavuuden yleistyminen

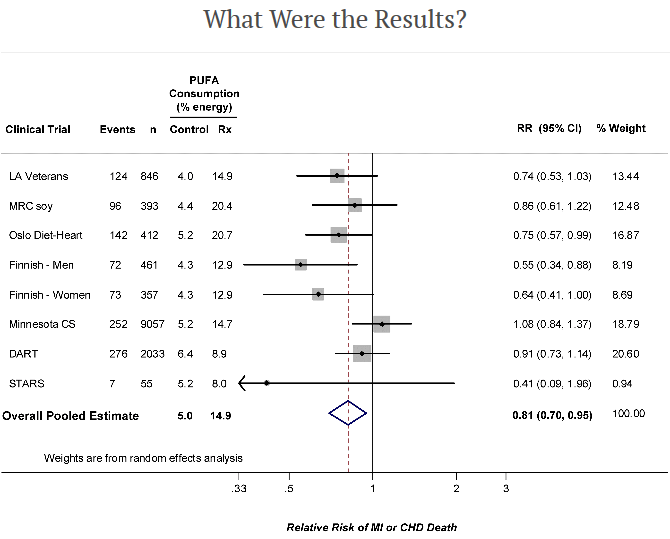
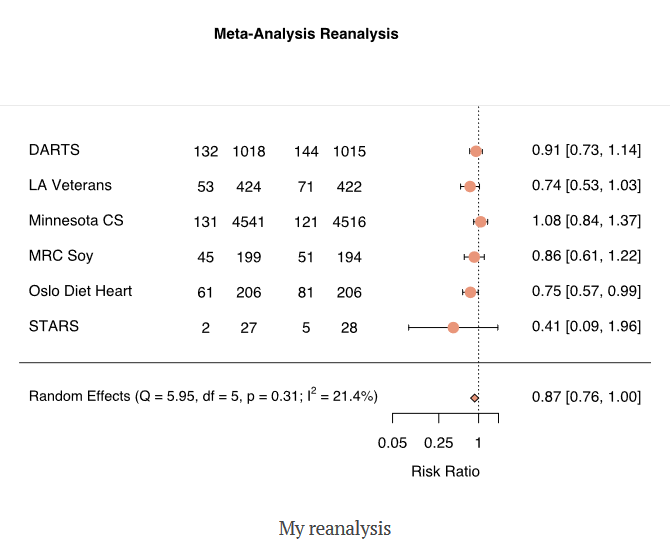
 60– ja 70-luvuilla rasvojen terveysvaikutuksista tehtiin kiinnostavia kontrolloituja satunnaistettuja tutkimuksia (CRT). Nämä tutkimukset eivät kuitenkaan mahtuneet vallitsevaan hypoteesiin kovien rasvojen haitallisuudesta, joten ne niiden annettiin unohtua.
60– ja 70-luvuilla rasvojen terveysvaikutuksista tehtiin kiinnostavia kontrolloituja satunnaistettuja tutkimuksia (CRT). Nämä tutkimukset eivät kuitenkaan mahtuneet vallitsevaan hypoteesiin kovien rasvojen haitallisuudesta, joten ne niiden annettiin unohtua.